|
 |
|
脳梗塞による片麻痺の鍼治療 こんた治療院 |
 |
|
今回のお話は、脳血管障害の鍼治療、片麻痺の鍼治療についてお話いたします。 脳梗塞や、脳出血の後遺症で運動障害の問題が出てきます。そうした運動障害をどのように考えてゆくのかを執筆しました。できるだけ病院で使うような専門用語をわかりやすくしながら、どのようにこうした運動機能の障害を治療しているかを紹介いたします。 |
|
中枢神経麻痺について |
麻痺の大きな分類として、中枢神経麻痺と末梢神経麻痺があります。この中枢神経とは脳と脊髄を指しますが、この中枢神経から枝分かれした神経の枝を末梢神経と呼びます。 |
|
運動機能における中枢神経麻痺と末梢神経麻痺の性質の違い、痙性麻痺について。 |
中枢神経麻痺における運動機能障害を治療する際に、一番難関になってくるポイントは、痙性麻痺(けいせいまひ)といわれる末梢神経麻痺にはない独特な筋肉の緊張を示してくる麻痺を持っているという事です。 |
|
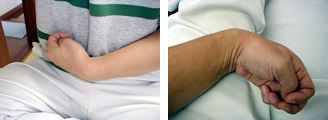
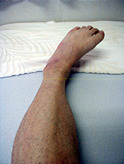
手足に起こる屈筋痙性麻痺のモデル
|
|
|
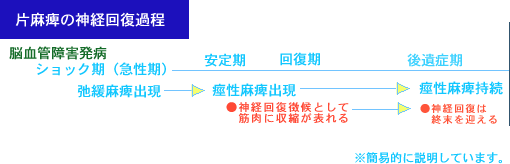
脳血管障害発症から回復期への神経回復過程
|
 |
|
|
後遺症期の機能改善
|
こうした神経の機能回復の過程を見ると、後遺症期の改善が非常に困難である事がわかります。上記に書いてあるように、後遺症期では痙性麻痺の固定的状況からは神経回復をしたとしても、運動機能の改善が理想道理に行かないのが解ります。発症してから1年毎にその運動機能の改善の有効率が低下するものと言えるでしょう。 |
|
鍼治療のアプローチ(運動機能改善のための) |
|
|
脳梗塞の再発予防に関して
|
脳梗塞という病気は、再発という問題があります。脳血管障害を考える 脳梗塞編 でもお話ししているように、多発性の問題があります。こうした問題にも、もちろん私達の治療のアプローチはあります。いかにして再発を防ぐかという問題に対しても、積極的に治療を加えながら対応することが、こんた治療院の脳血管障害の治療原則です。上記した鍼治療のアプローチ部位に加えてこの治療に関する対応は山ほどあり(知覚、感覚、言語の障害、合併症の存在など)そうした事を確実に1つ1つこなしてゆく事が必要と思います。 |
|
理学療法(リハビリ)の健康保険適応期間について
|
H18年よりリハビリテーションにおける健康保険適応期間の見直しがありました。ここでは厚生労働省のホームページより抜粋した資料を基にお話をいたします。 |
|
私個人の意見として
|
私が40年もの間に麻痺治療にたずさわって理解した事の1つとして、6ヶ月の治療期間でできることの少なさを実感しています。同じ事を理学療法士の先生方も思っていると思います。 |
|
関連コンテンツの紹介
|
| |
脳血管障害についてのコンテンツのトップです。脳梗塞の種類について紹介しながら予防等も含めて紹介しています。 |
| SNS |
|||
| |
| HOME |
メール相談 |
掲示板 |
| こんた治療院のお問い合わせ |
| 神奈川県小田原市栢山2910-11 0465-37-2299 |
 |
|
当サイトに掲載のイラスト・記事・写真などの無断転載、無断使用を禁止します。
Copyright (C) 2024 こんた治療院 All Rights Reserved. |